名古屋 天白区の歯医者・歯科・舌小帯切除治療・歯科口腔外科のイナグマ歯科です。院長 岡山大学 歯学博士 厚生労働省認定 歯科医師臨床研修医指導医 稲熊尚広
こんにちは!名古屋市天白区のイナグマ歯科の院長、稲熊尚広です。当院では、患者様一人ひとりに最適な治療を提供し、特に舌小帯切除を受けられる方には、安心して治療を受けていただけるよう心掛けています。
「舌小帯切除」という言葉を聞いて、どうしても手術のことやその効果に不安や疑問を持たれる方が多いのではないでしょうか?舌小帯が短くなる「舌小帯短縮症」は、滑舌や授乳、食事、さらには呼吸にまで影響を与える可能性があります。しかし、舌小帯切除がどのような治療法で、どんな効果があるのか、また術後のケアや費用についての情報は、なかなか簡単に知ることができないものです。
今回は、皆さまからよくいただく質問をもとに、舌小帯切除について詳しく解説していきます。手術の方法や痛みの程度、術後の生活、そして費用についてまで、知っておくべきポイントを一つひとつご紹介します。ぜひ、最後までご覧いただき、疑問を解消し、安心して治療を受けるための参考にしてください。
舌小帯切除がどんなメリットをもたらし、どのような場合に必要なのかを理解することで、舌の問題が改善し、日常生活のクオリティが向上することを実感していただけると思います。それでは、さっそく、よくある質問に答えていきましょう。
目次
-
舌小帯切除とは何ですか?
-
舌小帯切除はどんな効果がありますか?(滑舌・授乳・嚥下など)
-
舌小帯短縮症って何ですか?基準は?
-
舌小帯切除は痛いですか?痛みの程度は?
-
どの年齢でも受けられますか?年齢制限は?
-
保険適用されていますか?費用はいくら?
-
レーザー治療とメスによる切除の違いは?メリット・デメリットは?
-
局所麻酔だけ?全身麻酔が必要なケースはある?
-
手術後、食事制限や生活制限はある?
-
術後のケアや通院スケジュールは?
-
抜糸は必要ですか?いつ?
-
発音は本当に改善する?リハビリはいる?
-
再癒着・再発の可能性は?防止方法は?
-
リスク・副作用(出血・感染・腫れなど)は?
-
入院は必要?日帰り手術?
-
赤ちゃんの授乳改善に本当に役立つ?
-
成人になってからやっても意味ある?
-
舌小帯切除はいつが最適?タイミングは?
-
舌がハート形に割れるのは舌小帯短縮症?
-
術後に運動(運動部・体育)はいつ再開できる?
-
歯並びへの影響は?矯正との関係はある?
-
口呼吸・鼻呼吸に影響がある?睡眠時無呼吸にも?
-
保険内と自費診療の違いは?
-
手術時間はどのくらい?
-
手術当日に痛み止めは必要?
-
舌小帯切除の具体的な術式(レーザー、縫合など)
-
専門医(小児歯科、形成外科)のどこで受けるべき?
-
術後の生活で気をつけること(口腔清掃法など)
-
切除後、舌のトレーニング方法は?
-
費用の相場(公的保険 vs 自費治療例)
1. 舌小帯切除とは何ですか?
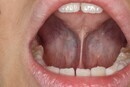
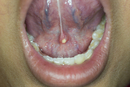
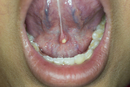
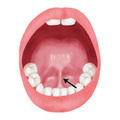
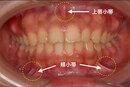
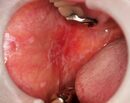
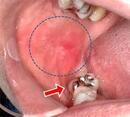
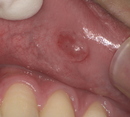
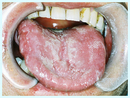
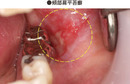
舌小帯切除(ぜつしょうたい せつじょ)とは、舌と下顎をつなぐ薄い組織である舌小帯を切除または切り離す外科的手術です。舌小帯は通常、舌の前端から下顎の中心にかけて存在し、舌の動きを制限することがあります。舌小帯が異常に短いと、舌小帯短縮症(短縮舌小帯症)を引き起こし、発音や授乳、嚥下(飲み込み)などの機能に影響を及ぼします。
【舌小帯短縮症の原因】
舌小帯が短くなる原因は生まれつきのものが多く、遺伝的な要因や胎児期の発育過程で発生することがあります。また、舌小帯が過剰に短くなると、舌の可動範囲が制限され、発音が不明瞭になったり、食事中に食物が舌で適切に処理できないといった問題が起こることがあります。
舌小帯切除は、こうした問題を解決するために行われます。特に授乳時に舌を上手く使えない赤ちゃんに対しては、早期に手術を行うことで、授乳の効率を大幅に改善することができます。
2. 舌小帯切除はどんな効果がありますか?
舌小帯切除の主な効果は、舌の可動性の回復です。舌小帯が短くなることで、舌の前後左右の動きが制限されます。これを切除することによって、以下のような改善が期待できます。
【滑舌の改善】
舌小帯短縮症によって、特に「さ」「た」「な」「ら」などの音が発音しづらくなることがあります。舌が自由に動くことで、これらの音の発音がクリアになり、言語能力が向上します。特に子供の場合、発音の遅れが改善され、言語発達がスムーズになります。
【授乳の改善】
赤ちゃんが母乳を吸うとき、舌の動きが重要な役割を果たします。舌小帯が短いために、舌を十分に動かせない場合、効率的に乳首を吸うことができず、授乳に時間がかかるだけでなく、母乳の飲みが悪い場合があります。舌小帯切除によって、舌が自由に動き、乳首をしっかりと吸えるようになるため、授乳の質が大幅に向上します。
【嚥下機能の改善】
食べ物や飲み物を飲み込む際、舌の可動範囲が制限されると、嚥下(飲み込み)の際に問題が生じます。舌小帯を切除することで、舌が食べ物を効率よく口の奥に押し込むことができ、嚥下がスムーズになります。このため、食事の際の不便さや食べ物の詰まり感が改善されます。
3. 舌小帯短縮症って何ですか?基準は?

舌小帯短縮症は、舌小帯が通常よりも短く、または厚く、舌の自由な動きを制限する状態を指します。この状態では、舌の前後や上下への動きが制限され、発音、食事、授乳に影響を及ぼすことがあります。
【基準】
舌小帯が短いかどうかを評価するためには、舌の動きの可動域を確認します。具体的には、舌を上に向けたときに、舌の先端が上顎に届かない場合や、舌を前に突き出したときに先端が歯の前に届かない場合、舌小帯が短いとされています。また、舌を左右に動かす際に制限が感じられることも基準の一つです。
舌小帯が短くなると、舌の運動が十分に行えず、言葉がうまく発音できない、食事中に舌をうまく使えない、授乳時に乳首を上手に吸えないなどの問題が発生します。これが舌小帯短縮症であり、早期に治療を行うことが推奨されます。
4. 舌小帯切除は痛いですか?痛みの程度は?
舌小帯切除における痛みの感じ方は、手術方法や個人差によって異なりますが、一般的には局所麻酔を使用して行われるため、手術中に痛みを感じることはほとんどありません。
【局所麻酔】
舌小帯切除は、通常局所麻酔で行われます。これにより、術中は舌の感覚が失われ、痛みを感じることはありません。ただし、麻酔が効いていない部分があった場合や、切除後に軽い痛みを感じることがあります。
【術後の痛み】
術後の痛みは個人差がありますが、通常は軽度の痛みや不快感が1〜2日程度続くことがあります。特に、術後24時間以内は腫れや痛みが生じることがありますが、痛み止めの薬が処方されることが一般的です。ほとんどの人は、数日以内に痛みが収まり、術後1週間程度で回復します。
5. どの年齢でも受けられますか?年齢制限は?

舌小帯切除は、新生児から成人まで、年齢に関係なく受けることができますが、最も効果的なタイミングは、早期発見と治療です。
【赤ちゃん・子供】
舌小帯が短くて授乳に問題がある場合、赤ちゃんが生まれてすぐに舌小帯切除を行うことで、授乳の問題が解消され、発音の遅れを防ぐことができます。早期に処置を行うことにより、言語発達や口腔機能が正常に発育します。
【成人】
成人でも舌小帯切除は可能ですが、長期間の影響を受けているため、術後の回復に時間がかかる場合もあります。成人の場合、発音や食事に関する問題が慢性的であることが多いため、リハビリが必要になることがあります。
6. 保険適用されていますか?費用はいくら?
舌小帯切除は、医療保険が適用される場合がありますが、保険適用の有無は治療の理由や施設によるため、事前に確認が必要です。
【保険適用】
保険適用される場合、治療の目的が機能回復であることが重要です。たとえば、授乳に支障をきたしている赤ちゃんの場合、舌小帯切除は保険適用で行われることが多いです。
【自費診療】
自費診療の場合、費用は5万円〜10万円程度が一般的です。ただし、使用する治療法や施設によって異なるため、事前にしっかりと見積もりを確認することが大切です。
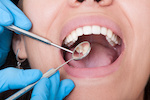
7. レーザー治療とメスによる切除の違いは?メリット・デメリットは?
舌小帯切除には、レーザー治療とメスによる切除の2つの主要な方法があります。それぞれの特徴を見てみましょう。
【レーザー治療】
レーザー治療では、専用のレーザーを使って舌小帯を切除します。この方法の最大のメリットは、出血が少なく、回復が早い点です。また、術後の痛みも比較的軽度です。
【メスによる切除】
メスによる切除は、従来の方法で、舌小帯をメスで切開し、必要に応じて縫合します。この方法のメリットは、確実に舌小帯を完全に切除できることです。ただし、出血や腫れが発生する可能性があり、回復には時間がかかることがあります。
8. 局所麻酔だけ?全身麻酔が必要なケースはある?

舌小帯切除は通常、局所麻酔で行われますが、患者の状態や手術の規模によっては全身麻酔が必要になることもあります。
【局所麻酔】
局所麻酔を使うと、舌の部分のみが麻痺し、痛みを感じることなく手術を進めることができます。この方法は比較的リスクが少なく、手術後の回復も早いことが特徴です。ほとんどの場合、舌小帯切除は局所麻酔で問題なく進行します。
【全身麻酔が必要なケース】
全身麻酔が必要になるのは、主に以下のようなケースです:
9. 手術後、食事制限や生活制限はある?
舌小帯切除後には、傷の治癒を促進するために一定の生活制限があります。特に食事に関しては、術後数日は特別な注意が必要です。
【食事制限】
手術後、舌が痛むことがあるため、以下のような食事制限が推奨されます:
【生活制限】
10. 術後のケアや通院スケジュールは?

舌小帯切除後のケアは、傷口がしっかりと治癒するために非常に重要です。また、定期的な通院によって経過を追うことも必要です。
【術後のケア】
【通院スケジュール】
術後の通院スケジュールは、以下の通りです:
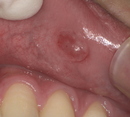
11. 抜糸は必要ですか?いつ?
舌小帯切除後に縫合が行われた場合、抜糸が必要です。抜糸のタイミングは、手術後約7日〜10日後です。手術方法により、抜糸が必要ないケースもあります。
【縫合が必要な場合】
メスで切開した場合は、傷口を縫合することが一般的です。この縫合部分が治癒するまでに約1週間程度かかるため、その後に抜糸が行われます。
【レーザー治療の場合】
レーザー治療を受けた場合、切除部分は焼けた状態で治癒するため、縫合は行われません。そのため、抜糸の必要はありません。
【抜糸の重要性】
抜糸は、傷口の治癒状況を確認し、感染の予防や傷口が正常に治癒しているかをチェックするために行われます。抜糸後も口腔内の清潔を保つことが大切です。
12. 発音は本当に改善する?リハビリはいる?
舌小帯切除後、発音が改善することが多いですが、改善の程度は個人差があります。特に、成人や長期間舌小帯短縮症に悩んでいた人の場合、術後に発音が劇的に改善されることがあります。
【リハビリの必要性】
舌小帯切除後のリハビリは非常に重要です。特に、舌を自由に動かすことに慣れていない場合や、舌の筋肉が弱くなっている場合は、リハビリを行うことで発音や舌の動きがスムーズに回復します。リハビリ内容には、舌の運動、発音練習、舌の柔軟性を高めるトレーニングが含まれます。
【発音の改善例】
舌小帯が制限されていたことで、「さ」「た」「な」「ら」などの音が発音できなかった人が、手術後に明瞭に発音できるようになることが多く、日常会話や仕事上のコミュニケーションにおいて大きな改善が見られます。
13. 再癒着・再発の可能性は?防止方法は?

舌小帯切除後、稀に再癒着や再発が起こることがあります。再癒着は、舌小帯が再び短くなる現象であり、再発を防ぐためには適切な術後ケアと定期的な経過観察が必要です。
【再癒着の原因】
再癒着は、特に子供の成長過程において見られることがあります。舌小帯が切除されてもしばらくして、舌小帯が再生し、短くなることがあるため、注意が必要です。
【防止方法】
再癒着を防ぐためには、以下の方法が有効です:
14. リスク・副作用(出血・感染・腫れなど)は?
舌小帯切除は比較的安全な手術ですが、リスクや副作用が全くないわけではありません。主なリスクとしては以下の点があります。
【出血】
手術後、数時間は軽度の出血が見られることがあります。通常は自然に止まりますが、出血が止まらない場合や血腫ができる場合は、医師の対応が必要です。
【感染】
術後に感染が起こることがあります。感染の兆候には、傷口が赤く腫れたり、膿が出ることがあります。感染を防ぐためには、術後の口腔内の清潔を保つことが重要です。
【腫れ】
術後数日間は腫れが見られることがあります。腫れは通常1〜2日内に治まりますが、冷湿布を使って鎮静化を図ることができます。
次に進む前に、ここまでの内容を確認していただけますか?もし追加したい内容やさらに詳細にしたい部分があれば、お知らせください!
15. 入院は必要?日帰り手術?

舌小帯切除は、通常日帰り手術で行われることが多いです。手術の規模が小さく、リスクも比較的低いため、入院の必要はほとんどありません。ただし、特定の状況によっては、入院が推奨されることもあります。
【日帰り手術】
多くの場合、手術は局所麻酔で行われ、手術後数時間以内には退院できます。術後は休養を取ることが推奨されますが、通常は自宅で安静にしていても問題ありません。術後に注意が必要な点は、激しい運動や舌の動きに負担がかかる活動を避けることです。
【入院が必要な場合】
以下のようなケースでは、入院が検討されることがあります:
16. 赤ちゃんの授乳改善に本当に役立つ?
舌小帯切除は、赤ちゃんの授乳能力を大幅に改善する手術として非常に有効です。舌小帯が短いと、母乳を吸うときに舌の動きが制限され、授乳がうまくいかないことがあります。これを解消することで、授乳がスムーズに行えるようになり、赤ちゃんの栄養摂取が改善します。
【授乳の問題】
舌小帯が短い赤ちゃんは、乳首を上手く引っ張れないため、授乳が時間がかかる、乳首を傷つけてしまう、またはうまく吸えないという問題が生じます。この状態が続くと、母親の授乳に対する不安やストレスも増加し、最終的に早期に母乳が減少してしまうこともあります。
【手術後の改善】
舌小帯切除後、赤ちゃんは舌の動きが自由になり、乳首をしっかりと吸えるようになります。これにより、授乳時間が短縮され、母親の負担が減り、赤ちゃんが十分な母乳を得られるようになります。また、授乳中に赤ちゃんが快適に母乳を吸えることが、母子間の絆を深める助けにもなります。
17. 成人になってからやっても意味がある?
舌小帯切除は、成人になってからでも大いに意味があり、改善が期待できます。成人の場合、すでに長期間舌小帯が短い状態で過ごしているため、発音や食事に関する問題が慢性的になっていることが多いですが、手術によってその症状は改善されます。
【発音の改善】
成人の場合、舌小帯が短いために発音が不明瞭であったり、言葉をはっきり発音できなかったりすることがあります。舌小帯切除により、舌の動きが改善され、発音がクリアになり、日常生活や仕事上でのコミュニケーションが円滑に進むようになります。
【嚥下(飲み込み)の改善】
長年、舌の動きが制限されていた成人にとっても、舌小帯切除は嚥下機能を改善する手術です。食事中に舌を使って食物を口の奥に押し込むことができるようになるため、食べ物が口内に残ることなく、スムーズに飲み込むことができるようになります。
18. 舌小帯切除はいつが最適?タイミングは?
舌小帯切除を行う最適なタイミングは、早期発見が重要です。特に赤ちゃんの場合、授乳の問題が明らかになった時点で早期に手術を行うことが推奨されます。発音や食事の問題が出る前に治療することで、今後の言語発達や食事の問題を防ぐことができます。
【赤ちゃんや幼児のタイミング】
舌小帯短縮症が赤ちゃんや幼児で発覚した場合、生後1ヶ月〜6ヶ月以内に手術を行うことが最も効果的です。この段階では、まだ舌の柔軟性が高く、術後の回復も早いため、授乳能力や発音に良い影響を与えます。
【成人の場合】
成人の場合、症状が進行してから手術を受けることになりますが、発音や嚥下に問題があると感じた時点で手術を受けるのが理想的です。年齢が上がると舌の筋肉が硬直している場合があるため、リハビリが必要になることもありますが、成人でも改善が見込めます。
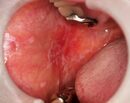
19. 舌がハート形に割れるのは舌小帯短縮症?
舌がハート形に割れている状態を舌小帯短縮症と関連づけることがありますが、実際には舌小帯短縮症とは直接的な関係はありません。舌が中央で割れるように見える現象は、舌小帯の位置や舌の使い方によって引き起こされることがあります。
【舌の変形】
舌が割れる原因は、舌の発育過程や舌小帯の構造に関連している場合があります。舌小帯が短い場合、舌の動きが制限され、舌が口の中でうまく広がらず、舌先が中央で割れたように見えることがあります。
【舌小帯の切除と改善】
舌小帯を切除することで、舌が自由に動くようになるため、舌の形状が改善され、割れ目が目立たなくなる場合もあります。舌小帯の切除後は、舌の可動範囲が広がり、舌の形が整うことが期待されます。
20. 術後に運動(運動部・体育)はいつ再開できる?
舌小帯切除後、運動や体育に関しては、術後1週間程度は控えたほうが良いとされています。舌の動きに負担がかからないようにするため、術後の回復が進んでから運動を再開することが推奨されます。
【激しい運動】
激しい運動やスポーツは、術後1週間〜10日間は控えるべきです。特に、運動中に舌を無理に動かしたり、口を激しく開け閉めしたりすると、傷口に負担がかかり、回復が遅れることがあります。
【軽い運動】
軽いウォーキングなどの運動は、術後数日から始めることが可能ですが、舌の動きに影響を与えるような運動(特にスポーツや激しい体操など)は、少なくとも1週間程度は避けた方が安全です。
21. 歯並びへの影響は?矯正との関係はある?

舌小帯が短い場合、舌の動きが制限され、特に舌の前部が上顎にうまく触れなくなるため、歯並びに影響を与える可能性があります。舌が正しく動かないことで、上顎の歯列が正常に発達しないことがあります。
【矯正治療との関係】
舌小帯切除を行うことで、舌の動きが改善し、歯列や顎の発達にも良い影響を与えることがあります。特に、歯列矯正を行う前に舌小帯を切除することで、矯正の進行を助けることができる場合もあります。
22. 口呼吸・鼻呼吸に影響がある?睡眠時無呼吸にも?
舌小帯の短縮症は、舌の自由な動きに影響を与えるため、口呼吸や鼻呼吸にも関わることがあります。特に、舌の位置が正しく取れない場合、自然と口呼吸が習慣化しやすくなり、睡眠時の健康にも影響を及ぼすことがあります。
【口呼吸の問題】
舌小帯が短いと、舌の自由な動きが制限され、舌が正しい位置に収まらないことがあります。これにより、口が開いたままの状態で過ごすことが多くなり、口呼吸が習慣化することがあります。口呼吸が続くと、以下のような問題が生じることがあります:
【鼻呼吸の促進】
舌小帯を切除することで、舌の動きが改善し、口を閉じることが容易になります。これにより、自然と鼻呼吸が促進され、口腔内の乾燥やその他の問題を避けることができます。
【睡眠時無呼吸症候群への影響】
口呼吸が習慣化している場合、睡眠中に無呼吸状態になるリスクも増加します。舌の位置が不適切だと、睡眠中に気道が閉塞しやすく、無呼吸症候群が悪化する可能性があります。舌小帯切除後、舌が自由に動くようになり、気道の確保が容易になることで、睡眠の質が向上し、無呼吸のリスクを減らすことが期待されます。
23. 保険内と自費診療の違いは?
舌小帯切除には保険適用のケースと、自費診療のケースが存在します。それぞれにどのような違いがあるのかを説明します。
【保険適用の場合】
舌小帯切除が保険適用となるのは、治療目的が認められる場合です。例えば、赤ちゃんが授乳に支障をきたしている場合や、発音に問題がある場合など、舌小帯の短縮が機能的に問題を引き起こしていると判断された場合です。保険適用が認められると、自己負担が少なく、経済的な負担を軽減することができます。
【自費診療の場合】
舌小帯切除が自費診療となるのは、美容的な目的で行う場合や、舌小帯の短縮が原因で発生する問題が軽度である場合です。例えば、舌小帯の切除を行いたいが、医師が必要性を感じない場合、または患者が自分の意志で手術を希望する場合です。自費診療の場合、保険適用に比べて治療費が高額になることが多いです。
24. 手術時間はどのくらい?
舌小帯切除の手術時間は、数分から30分程度が一般的です。手術は比較的短時間で完了することが多く、日帰り手術としても行われることがほとんどです。
【手術の流れ】
-
麻酔の準備:局所麻酔を使用する場合、麻酔薬を舌の部分に注射し、感覚をなくします。この過程に数分かかります。
-
切除:舌小帯を切開または切除し、場合によっては縫合を行います。レーザー治療の場合は、より短時間で行われることがあります。
-
終了:手術が終わったら、数分で回復室に移動し、麻酔が切れるのを待ちます。術後の経過が良好であれば、その日のうちに帰宅が可能です。
25. 手術当日に痛み止めは必要?

舌小帯切除後に痛みが生じることはありますが、痛みの程度は軽度であることが多いです。多くの患者は、術後の痛みを我慢できる程度であり、痛み止めの服用を必要としないこともあります。
【痛みの程度】
舌小帯切除後は、舌の動きに違和感や軽度の痛みが感じられることがあります。特に食事や会話をするときに、傷口が刺激されて痛みを感じることがありますが、この痛みは通常数日以内に治まります。
【痛み止めの使用】
もし痛みが強い場合や、夜間に痛みが続く場合は、医師から鎮痛剤が処方されることがあります。痛み止めを適切に服用すれば、痛みは管理可能であり、快適に回復を進めることができます。
26. 舌小帯切除の具体的な術式(レーザー、縫合など)
舌小帯切除の方法にはいくつかの術式があり、患者の状態や医師の判断により選ばれます。最も一般的な方法としては、レーザーとメスでの切除があります。
【レーザー治療】
レーザーを使用した治療は、舌小帯を切除する際に熱で切開する方法です。レーザー治療のメリットとして、出血が少なく、術後の回復が早いことが挙げられます。また、レーザー治療では、縫合が不要なため、術後のケアが比較的簡単です。しかし、レーザー治療には限界があり、深い部位での処置には不向きな場合もあります。
【メスによる切除】
従来の方法で、メスを使って舌小帯を切開し、必要に応じて縫合します。この方法のメリットは、確実に完全な切除ができる点です。出血が発生することがありますが、治療後に縫合を行うことで、治癒過程が確実に進みます。
27. 専門医(小児歯科、形成外科)のどこで受けるべき?
舌小帯切除を行う専門医としては、小児歯科や形成外科の医師が最適です。特に、赤ちゃんや子供の授乳障害に関しては、小児歯科専門の医師が適切な診断と治療を行います。
【小児歯科】
舌小帯短縮症に悩む赤ちゃんに対しては、小児歯科の専門医が授乳問題の改善を中心に治療を行うことが一般的です。小児歯科の医師は、赤ちゃんの口腔内の発達を見守りながら、最適なタイミングで舌小帯切除を提案します。
【形成外科】
成人の場合、形成外科の医師が舌小帯切除を行うことが多いです。特に、舌小帯が発音や嚥下に影響を与えている場合、形成外科の専門的な視点から治療を行います。形成外科の医師は、舌小帯の解剖学的な問題を的確に評価し、最適な治療方法を選択します。
28. 術後の生活で気をつけること(口腔清掃法など)

舌小帯切除後の生活で最も重要なのは、術後の口腔ケアをしっかり行うことです。口腔内が清潔でないと、感染症のリスクが高くなりますし、傷の回復も遅れる可能性があります。
【術後の口腔清掃】
手術後、舌の動きや痛みを考慮して、優しく清掃することが大切です。以下のポイントを守りながら口腔内を清潔に保ちましょう:
-
傷口への直接的な刺激を避ける:傷口部分を歯ブラシで擦らないようにし、柔らかいガーゼで口腔内を軽く拭くようにします。
-
塩水でうがい:軽い塩水でうがいをすることで、口腔内の細菌を抑え、傷の感染を防ぎます。食後は必ずうがいをして清潔を保つようにしましょう。
-
アルコールや刺激物は避ける:口腔内の傷口に刺激を与えるアルコールや辛い食べ物、酸性の飲み物(ジュースやコーヒーなど)は、術後しばらく控えることをお勧めします。
【食事に関して】
術後数日は食べ物が傷口に触れると痛みを感じることがあります。無理に食べ物を摂取しようとせず、柔らかい食事を心掛けましょう。また、熱い食べ物や硬い食べ物は控えるようにし、口腔内を傷つけないように注意します。
29. 切除後、舌のトレーニング方法は?
舌小帯切除後、特に成人の場合、舌のトレーニングを行うことで、舌の可動域がより広がり、発音や嚥下がさらに改善されることがあります。術後のリハビリやトレーニングをしっかり行うことで、手術の効果を最大限に引き出すことができます。
【舌のストレッチ】
舌を上下左右に動かして、舌の可動域を広げる運動が有効です。特に、舌先を上顎の歯茎に軽く触れさせる練習や、舌を前方に突き出したり、舌先を口の天井に触れさせたりする運動を行うと良いでしょう。
【発音練習】
発音の改善が必要な場合、発音練習を行うことで舌の動きがスムーズになり、よりクリアに言葉を発することができるようになります。言葉の練習には、**「た」「ち」「つ」「て」「と」**などの舌を使う音を意識して発音練習を行うと効果的です。
【嚥下訓練】
食事の際、舌を使って食べ物を口の奥に運ぶ動作を繰り返し練習することも重要です。嚥下の練習を行うことで、食事がスムーズにできるようになります。
30. 費用の相場(公的保険 vs 自費治療例)
舌小帯切除の費用は、保険が適用されるかどうかによって大きく異なります。ここでは、保険内治療と自費治療の費用相場を比較してみましょう。
【保険適用の場合】
舌小帯切除が保険適用となる場合、基本的に自己負担は3割程度となります。治療費の全額は医療機関によって異なりますが、おおよその相場は以下の通りです:
-
診察料:1,000円〜2,000円程度
-
手術費用:10,000円〜30,000円程度(自己負担額は3割)
-
麻酔料:5,000円〜10,000円程度
-
合計:おおよそ20,000円〜50,000円程度(保険適用後の自己負担額)
これらは、治療にかかる基本的な費用であり、術後の通院やリハビリの料金が別途かかる場合もあります。
【自費診療の場合】
自費診療の場合、費用は医院によって異なりますが、一般的に保険適用外となるため、費用は高くなります。自費治療の相場は以下の通りです:
-
舌小帯切除:30,000円〜100,000円程度(クリニックや治療方法によって異なる)
-
麻酔代:5,000円〜10,000円程度
-
診察料・その他:診察費用を含めて、総額でおおよそ50,000円〜150,000円程度となることが一般的です。
自費治療の場合、治療内容に特別な配慮がされることもあります。例えば、レーザー治療を使用した場合は、切除後の痛みが少なく、治癒が早いというメリットがありますが、その分費用が高くなる傾向にあります。
まとめ
舌小帯切除は、短縮した舌小帯が原因で発生するさまざまな症状を改善するための有効な手段です。授乳の改善、発音の改善、嚥下機能の向上など、治療を受けることで得られる効果は多岐にわたります。手術は日帰りで行えることが多く、回復も早いため、手術後のケアや生活においても大きな負担はありません。
術後のケアを適切に行い、必要に応じてリハビリやトレーニングを行うことで、舌の機能を最大限に活用することができます。また、費用については保険が適用される場合と自費治療の場合で大きな差がありますので、治療を受ける前に十分に確認しておくことが重要です。
舌小帯切除に関して、どのような症例であれ、まずは専門医と相談して最適な治療方法を選択することが、最良の結果を得るために重要です。
31. 術後の経過観察と通院スケジュール
舌小帯切除後は、手術後の経過を適切に観察し、必要に応じて通院することが推奨されます。特に、術後に感染症や再癒着のリスクがゼロではないため、定期的に医師の診察を受けることが重要です。
【経過観察】
術後1週間以内に経過観察を行い、特に以下の点をチェックします:
-
出血の有無:手術後に出血が続くことがあるため、その状況を確認します。
-
腫れや感染の兆候:傷口周辺の腫れや赤み、発熱などの症状が現れた場合、感染症の可能性があるため注意が必要です。
-
舌の可動域の確認:舌の動きが正常か、発音や嚥下に問題がないかをチェックします。
【通院スケジュール】
通院は、通常以下のようなスケジュールで行われます:
-
術後1週間:術後の状態を確認し、異常がないかを確認します。
-
術後1ヶ月:舌の動きや発音などを評価し、必要に応じてリハビリや追加の治療を提案します。
-
術後3ヶ月:最終的な結果を確認し、治療が効果を上げているかをチェックします。
もし何らかの問題(再癒着、痛みの継続、発音の改善が見られない等)があれば、早めに医師に相談し、適切な対処を行うことが大切です。
32. 術後に気をつけるべき生活習慣と注意点
舌小帯切除後の回復を早め、治療の効果を最大化するためには、術後の生活習慣に気を付けることが重要です。以下の点を心掛けて、回復期間を安全に過ごしましょう。
【食事の注意】
術後すぐは、硬い食べ物や辛い食べ物は控え、柔らかく消化に良い食事を摂取することが推奨されます。例えば、スープ、ヨーグルト、煮込み料理などを選びましょう。また、熱い食べ物や冷たい食べ物も舌に刺激を与えることがあるので避けるべきです。
食事を摂る際は、なるべく片側で食べるように心掛けると、傷口への刺激を減らすことができます。
【運動制限】
術後数日は激しい運動やスポーツを避けることが重要です。特に舌を多く使う発声や運動は、傷口に負担をかけ、炎症を引き起こす可能性があります。術後1〜2週間は安静を保つことが理想的です。その後、痛みが収まった段階で、少しずつ軽い運動から再開します。
【喫煙とアルコール】
喫煙やアルコールは、術後の回復を遅らせ、感染症のリスクを高める可能性があります。喫煙は血行を悪化させ、傷口が治りにくくなるため、少なくとも術後1ヶ月は禁煙することをお勧めします。同様に、アルコールは腫れや痛みを引き起こしやすいので、術後しばらくの間は控えるべきです。
33. 再癒着・再発の可能性と防止方法

舌小帯切除後に再癒着や再発が起こる可能性があります。特に、手術後の舌の使い方や生活習慣が関係することが多いです。再癒着や再発を防ぐために、以下の予防方法を実践することが推奨されます。
【再癒着の予防】
舌小帯が切除された後、傷口部分が再び癒着してしまうことがあります。この場合、再手術が必要になることもあります。再癒着を防ぐためには、以下の点に注意しましょう:
【再発の防止】
舌小帯切除後に再発する場合は、舌小帯が再び短縮し、以前と同じような問題が発生することがあります。再発を防ぐためには、術後のケアを徹底することが重要です。特に、食後の口腔ケアや舌の使い方に注意を払い、必要であれば医師と相談しながらリハビリを行いましょう。
34. 最適なタイミングと年齢について
舌小帯切除の最適なタイミングは、症状が明確に現れている時点です。赤ちゃんや子供の場合は、授乳時の問題や発音に支障が出ている場合に早期の治療が推奨されます。また、成人の場合も、発音や嚥下に問題がある場合は、早期に治療を受けることで改善が見込まれます。
【赤ちゃんと子供】
赤ちゃんの場合、授乳障害を早期に解消するために、舌小帯切除は生後数週間以内に行うことが理想的です。授乳時に舌小帯が影響している場合、母乳をしっかりと飲むことができず、体重が増えにくいことがあります。そのため、授乳がうまくいかない場合は早期に医師に相談しましょう。
【成人】
成人の場合、発音や嚥下に問題がある場合は、早期の治療が推奨されます。年齢が上がるほど、手術後の回復が遅くなることがあるため、症状が現れた時点で早めに治療を受けることが重要です。
35. まとめと今後の対策
舌小帯切除は、舌の動きを自由にし、発音や嚥下、授乳などの問題を改善するための有効な手術です。手術後のケアや生活習慣をしっかりと守ることで、術後の回復が早まり、効果を最大化できます。また、再発や再癒着を防ぐためには、定期的な通院や舌のトレーニングを行うことが大切です。
舌小帯切除が有効な治療法であるかどうかを判断するためには、専門医との相談が不可欠です。症状や個々の状態に応じて、最適な治療方法を選ぶようにしましょう。
舌小帯切除後の舌のトレーニング方法について、具体的な練習方法を以下にまとめます。これらのトレーニングは、術後の回復を促進し、舌の可動域を広げ、発音や嚥下の機能を改善するために非常に重要です。
36. 舌の可動域を広げるストレッチ

舌の動きがスムーズに行えるようになるために、舌の可動域を広げることが大切です。舌小帯切除後は、特に舌の前後運動や上下運動に注意してトレーニングを行います。
【舌の上下運動】
【舌の前後運動】
【舌の左右運動】
37. 舌のトレーニングと発音練習
舌小帯切除後のトレーニングで発音改善を目指す場合、舌を使った発音に焦点を当てた練習が有効です。特に、舌を使う音や舌を上顎に付ける音の発音を意識的に行うことがポイントです。
【「た」「ち」「つ」「て」「と」発音】
【「さ」「し」「す」「せ」「そ」発音】
【「な」「に」「ぬ」「ね」「の」発音】
38. 舌を使った嚥下トレーニング
舌小帯切除後、嚥下機能の改善を目指す場合は、食事時の舌の動きを意識的にトレーニングすることが重要です。
【嚥下運動】
【舌で食べ物を押し込む練習】
39. 舌の筋力強化トレーニング

舌小帯切除後の回復をさらに促進するために、舌を使った筋力強化トレーニングも大切です。
【舌を押し付ける運動】
【舌を左右に動かすトレーニング】
40. リハビリにおける注意点
舌小帯切除後のリハビリでは、以下の点に注意することが重要です。
-
無理をしない:最初は痛みを感じるかもしれませんが、無理をせずに少しずつトレーニングを行いましょう。
-
こまめな休憩:長時間のトレーニングは舌に負担がかかるため、適度に休憩を入れながら行います。
-
専門医との連携:リハビリがうまくいかない場合や違和感がある場合は、必ず医師に相談し、適切なアドバイスをもらいましょう。
まとめ

舌小帯切除後の舌のトレーニングは、術後の回復を助け、発音や嚥下の機能を改善するために欠かせません。定期的に舌のストレッチや発音練習を行い、舌の筋力を強化することが、手術の効果を最大限に引き出すために非常に重要です。リハビリを続けることで、舌の動きが自由になり、日常生活における機能が大きく向上します。
もし、トレーニングに関して疑問があれば、医師や専門のリハビリスタッフと相談しながら進めていくとよいでしょう。
【当院のご案内】
【関連ページ】
イナグマ歯科の予約 →詳細はこちら
口腔外科のページ→詳細はこちら
小帯切除のページを見る
2025年06月21日 06:34