こんにちは、名古屋市天白区の歯医者・歯科・口腔外科・口腔がん診断のイナグマ歯科です。
院長:岡山大学 歯学博士 厚生労働省認定 歯科医師臨床研修医指導医 稲熊 尚広
はじめに
「口の中に何か変なできものができたけれど、これは一体何だろう?」
鏡を見て舌や歯ぐきに違和感を感じたとき、多くの人がそう思うのではないでしょうか。食事のたびに気になったり、痛みがなくても「もしかして、なにか悪い病気?」と不安になったりするものです。
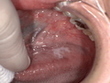
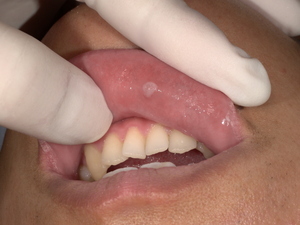
口腔内にできる「できもの」は、実はさまざまな種類があり、そのほとんどは心配のない良性のものです。しかし、中には早期発見・早期治療が非常に重要となる**悪性腫瘍(口腔がん)**も含まれています。この記事では、あなたの不安を少しでも和らげ、適切な行動をとるための知識を、専門医の立場から分かりやすくお伝えします。
この記事を読み終える頃には、あなたは口腔内の「できもの」について正しい知識を身につけ、もしもの時に迷わず専門医に相談できるようになるでしょう。
1. そもそも「口腔内の腫瘍」とは?
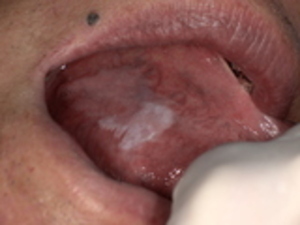
まず、口腔内腫瘍がどのようなものか、基本的な知識から見ていきましょう。
腫瘍とは、細胞が異常に増殖してできた**「かたまり」**のことです。口腔内は、食事や会話、表情を作るために複雑な動きをする場所であり、非常にデリケートな粘膜や筋肉、骨で構成されています。そのため、さまざまな要因で腫瘍が発生する可能性があります。
腫瘍には大きく分けて良性腫瘍と悪性腫瘍の2種類があります。
2. 口腔内に発生する腫瘍の種類と特徴
口腔内には、主に以下の良性腫瘍と悪性腫瘍が発生します。それぞれの特徴を知ることで、あなたが感じている不安を整理する手助けになるでしょう。
2-1. 心配の少ない「良性腫瘍」
良性腫瘍は、その種類によって見た目や発生する部位が異なります。代表的なものをいくつかご紹介します。
-
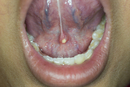
口腔内乳頭腫(こうくうないにゅうとうしゅ)
-
線維腫(せんいしゅ)
-
血管腫(けっかんしゅ)
2-2. 早期発見が鍵となる「悪性腫瘍」
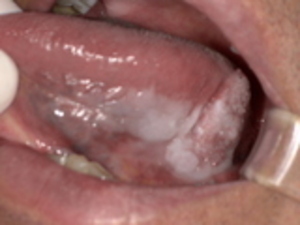
悪性腫瘍は、進行するまで自覚症状がないことが多いため、定期的なチェックが非常に重要です。
-
口腔癌(こうくうがん)
-
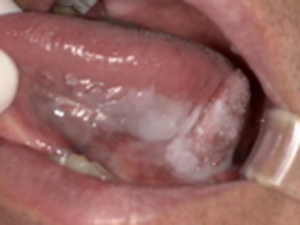
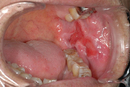
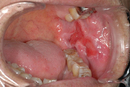
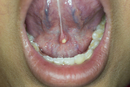
特徴: 口腔内で最も一般的な悪性腫瘍です。舌、歯ぐき、頬、口の底など、あらゆる部位に発生します。初期は**口内炎に似た潰瘍(かいよう)**や、**白い斑点(白板症)**として現れることがあります。しかし、一般的な口内炎と異なり、2週間以上治らない場合は注意が必要です。
-
リスクファクター: 喫煙、過度の飲酒、不衛生な口腔環境が大きなリスクとなります。
-
対処法: 早期発見できれば、小さく切除するだけで済む場合もあります。進行すると、広範囲な切除や再建手術、放射線治療、化学療法が必要になります。
-
悪性リンパ腫(あくせいりんぱしゅ)
-
悪性メラノーマ(あくせいメラノーマ)
3. 「できもの」を見つけたら…専門医が教える診断方法
「できもの」を見つけても、自己判断は禁物です。専門医を受診することで、正確な診断と適切な治療計画を立てることができます。当院では、以下のようなステップで診断を進めていきます。
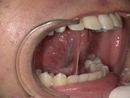
3-1. 初診時の問診と視診・触診
まず、いつから、どのような「できもの」ができたのかを詳しくお伺いします。その後、肉眼で腫瘍の大きさ、形、色、硬さなどを丁寧に確認します。この段階で、良性か悪性かの見当をつけることができます。
3-2. 精密検査の実施
視診・触診だけでは確定診断ができないため、以下のような精密検査を組み合わせて行います。
-
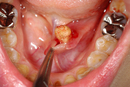
生検(せいけん):
-
目的: 腫瘍の一部を採取し、顕微鏡で組織を詳細に調べることで、良性か悪性かを確定させます。
-
方法: 小さな手術で腫瘍の一部を切り取る「切開生検」や、注射針で組織を採取する「針生検」などがあります。
-
重要性: 確定診断には欠かせない最も重要な検査です。
-
画像診断(X線、CT、MRI):
-
X線検査: 骨の状態を確認するために行います。骨に浸潤しているかなどを調べます。
-
CTスキャン: 腫瘍の正確な位置や広がりを3Dで把握するのに役立ちます。特に骨への影響を詳細に評価できます。
-
MRI: 軟組織(筋肉や粘膜)の詳細な評価に優れており、腫瘍と周囲の組織との関係をより明確に確認できます。
これらの検査を組み合わせることで、腫瘍の種類だけでなく、その進行度や全身への影響も正確に判断できるのです。
4. 診断後の治療と安心のサポート体制
診断の結果、腫瘍が良性であっても悪性であっても、患者様に寄り添いながら最適な治療計画をご提案します。
4-1. 悪性腫瘍の主な治療法とメリット・デメリット
悪性腫瘍(口腔がん)の治療は、主に以下の3つの方法を単独、または組み合わせて行います。
-
外科的手術
-
放射線療法
-
化学療法(抗がん剤治療)
4-2. 再建手術の重要性
口腔がんの手術では、がんを完全に切除するために、舌や顎の骨、歯ぐきなどを大きく切除することがあります。その結果、食事や発音に大きな支障をきたす可能性があるため、切除した部位を再建することが非常に重要になります。
再建手術では、患者様の体の別の部位(腕、太もも、背中など)から組織を採取し、それを欠損した口腔内に移植します。これにより、元の形態と機能を取り戻し、術後の生活の質(QOL)を大きく改善することができます。
5. 口腔がんを未然に防ぐための予防策

口腔がんは、生活習慣と密接に関わっているため、日々の心がけで予防することができます。
-
禁煙・節度ある飲酒: 喫煙は口腔がんの最大の危険因子です。タバコに含まれる発がん性物質が粘膜に直接影響を与えます。飲酒も同様にリスクを高めるため、禁煙と節度ある飲酒を心がけましょう。
-
口腔内の清潔を保つ: 義歯や歯の詰め物の不適合、鋭利な歯の端などが粘膜を慢性的に刺激し、がんの原因となることがあります。定期的な歯科検診を受け、常に口腔内を清潔に保つことが大切です。
-
バランスの取れた食事: 新鮮な野菜や果物を多く摂取し、ビタミンやミネラルを十分に摂ることは、がん予防に役立ちます。
6. まとめ:定期的なチェックで口腔の健康を守りましょう
口の中に「できもの」ができても、過度に心配する必要はありません。しかし、以下のような兆候に気づいたら、迷わず専門医を受診してください。
-
2週間以上経っても治らない口内炎や潰瘍がある
-
触ると硬いしこりがある
-
舌や歯ぐきに白い斑点、または黒い斑点がある
-
首のリンパ節が腫れている
口腔内は、あなた自身の目で毎日チェックできる数少ない体の部位です。日々の歯みがきやうがいの際に、鏡で舌や頬の内側、歯ぐきなどをよく観察する習慣をつけましょう。
当院は、口腔外科の専門医として、患者様の不安に寄り添い、丁寧な診断と最善の治療を提供することをお約束します。何か少しでも気になることがあれば、どうぞお気軽にご相談ください。
【当院のご案内】
【関連ページ】
2025年08月14日 04:46